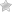Врожденный токсоплазмоз – это паразитарная патология, которая возникает при трансплацентарном инфицировании ребенка Toxoplasma gondii. У большинства детей протекает бессимптомно.
Возможные проявления заболевания: интоксикационный синдром, пятнисто-папулезная сыпь, лимфаденопатия, желтуха, гепатоспленомегалия, отеки нижних конечностей.
Часто провоцирует развитие патологий органа зрения, слуха, ЦНС; реже – миокарда, легких и печени. Антенатальная диагностика базируется на проведении биопсии, постнатальная – на совокупности анамнестических и клинико-лабораторных данных (ИФА, ПЦР).
Этиотропное лечение врожденного токсоплазмоза проводится при помощи схем на основе препаратов пириметамина и сульфадимезина или спирамицина.
Врожденный токсоплазмоз – заболевание в педиатрии и неонатологии, возникающее в результате трансплацентарного заражения плода на фоне острой формы токсоплазменной инфекции у матери. Впервые Toxoplasma gondii была описана французами К. Николь и Л. Монсо в 1908 году. В 1939 г. американцы Э. Вольф, Д. Кауэн и Б. Пэйдж подтвердили трансплацентарный механизм передачи возбудителя.
Промежуточными хозяевами могут выступать более 400 видов животных. Согласно статистическим данным ВОЗ, число инфицированных токсоплазмой людей в мире составляет порядка 1,5 млрд. человек, в России – около 30% всего населения.

Toxoplasma gondii
Частота врожденной формы 1,5:1000 новорожденных. Даже на фоне лечения средний показатель смертности у детей до 5 лет составляет 12%, осложнения возникают почти у 90%.
Врожденный токсоплазмоз развивается только при инфицировании матери Toxoplasma gondii во время вынашивания ребенка. Механизм заражения беременной женщины – фекально-оральный.
Наиболее распространенные причины: контакт с животными из семейства кошачьих и употребление термически необработанной пищи. Инвазивная форма возбудителя – ооциста – формируется в кишечнике животных и выделяется с калом, после чего может на протяжении 12 и больше месяцев сохранять контагиозность в условиях внешней среды.
В крайне редких случаях этиологическим фактором может стать трансплантация контаминированных органов или переливание крови. Заражение плода T. gondii происходит трансплацентарным путем.
После рождения ребенка развивается интенсивный гемолиз, возникают геморрагии на слизистых оболочках, расширение камер сердца, пневмония или интерстициальный отек легких, некроз печени и селезенки, увеличение лимфоузлов, воспаление и отек тканей головного мозга, некробиоз сетчатки.
При гистологическом исследовании непосредственно пораженных тканей определяется некроз, гранулематозная или диффузная пролиферация ретикулоцитов, инфильтрация плазмоцитами и лимфоцитами, перифокально – множество токсоплазм. Впоследствии на месте некротизированных участков формируется фиброз, переходящий в кальциноз.
В зависимости от периода инфицирования плода врожденный токсоплазмоз может протекать в трех формах:
- Хроническая форма. Заражение происходит в I-II триместрах беременности. Риск передачи возбудителя – 13-18%. При такой форме могут развиваться атрофия головного мозга, гидроцефалия, деформация желудочков мозга, анофтальмия, колобома, атрофия сетчатки, врожденные пороки сердца и других органов и систем.
- Подострая форма. Инфицирование – III триместр. Риск заражения ребенка – 75-85%. Проявления могут включать в себя энцефалит, менингоэнцефалит, очаговый некроз сетчатки, увеит.
- Острая форма. Токсоплазма попадает в организм ребенка непосредственно перед родами. Возможные симптомы: гипертермия, пятнисто-папулезная сыпь, интенсивная желтуха, гепатоспленомегалия, анемия, миокардит, пневмония.
Заражение случается на 1-6 месяце беременности. Риск инфицирования от матери в этот внутриутробный период составляет 13-18%. При данной форме протекания болезни может возникать атрофия сетчатки и головного мозга, гидроцефалия, патология мозговых желудочков, колобома радужки, врожденные патологии сердца и др.
Мать может инфицировать плод на 7-9 месяце, риск заражения составляет 75-85%. Возможно развитие увеита, энцефалита, некроза сетчатки, менингоэнцефалита.
Возбудитель инфекции в организм проникает прямо перед родами. При данной форме может проявиться анемия, сыпь, гипертермия, пневмония, желтуха, гепатоспленомегалия, миокардит.
Важно! В случае, если женщина заразилась в самом начале беременности, то может случиться самопроизвольный аборт.
Toxoplasma gondii, проникая в организм обычных людей, чаще всего развивается бессимптомно и быстро подавляется защитой системой организма. После гибели бактерий в крови переболевшего остаются маркированные антитела, обеспечивающие пожизненный иммунитет человека к токсоплазме.
Часто беременная женщина не подозревает о наличии у нее токсоплазмоза, так как в большинстве случаев болезнь у взрослого и здорового человека протекает бессимптомно. Диагностировать инфекцию у матери удается только после выявления отклонений внутриутробного развития ее плода.
На ранних сроках беременности инфекция от матери к эмбриону передается через лимфу или кровь. Во время последнего триместра она проникает непосредственно через плаценту.
Для клинической картины врожденного токсоплазмоза чаще всего характерны:
- Самопроизвольный выкидыш на ранних сроках беременности.
- Преждевременные роды на более поздних сроках.
- Высокая смертность инфицированных новорожденных.
- У выживших детей высокий лейкоцитоз со сдвигом в сторону нейтрофилов.
- Нарастающая эозинофилия.
- Устойчивая гипогликемия.
- Неврологические расстройства, сопровождающиеся гипервозбудимостью или резким угнетением ЦНС.
- Гипертермия.
- Резкое нарушение работы гепатобилиарной системы.
- Гидроцефалия.
- Кальцификаты, преимущественно в мозговой ткани.
- Менингоэнцефалит.
- Патологии развития глазных яблок, атрофия зрительного нерва.
- Миокардит, панкреатит, пневмония.
- Психомоторная неполноценность.
Если женщина заразилась токсоплазмозом во время вынашивания первого ребенка, то вторичное инфицирование при следующей беременности произойти не может, и плоду больше ничего не угрожает. Опасным считается только первичное заражение будущей матери.
Врожденный токсоплазмоз
Латентное течение токсоплазмоза у новорожденного ребенка или отсутствие своевременного лечения приводит к возникновению тяжелых осложнений примерно в 90% случаев.
Наиболее часто последствия перенесенного заболевания касаются работы центральной нервной системы, органов слуха и зрения. У детей встречаются такие осложнения токсоплазмоза, как воспаление сетчатки глаз, катаракта, полная глухота и слепота, хронический энцефалит, эпилепсия, олигофрения, синдром Дауна, шизофрения.
В дошкольном и школьном возрасте у ребенка, который перенес токсоплазмоз врожденной формы, могут наблюдаться: сильная задержка умственного и физического развития.
В дошкольном и школьном возрасте у ребенка, который перенес токсоплазмоз врожденной формы, могут наблюдаться: сильная задержка умственного и физического развития, нарушение процесса прорезывания зубов, заболевания сердца, сосудов, эндокринной системы. Таким образом, паразитическая патология может негативно отразиться практически на любой области детского организма.
Диагностику токсоплазмоза у ребенка возможно провести еще в период его внутриутробного развития. Для этого используют инвазивные процедуры, в результате которых получают биоматериал (часть хориона, амниотическую жидкость или пуповинную кровь), исследуемый на предмет наличия токсоплазмы при помощи ПЦР.
Этот анализ проводят в обязательном порядке, если у беременной женщины обнаружен острый токсоплазмоз, а в ходе УЗИ у плода выявлены нарушения развития.
В постнатальном периоде определить инфекцию в организме новорожденного позволяет иммуноферментный анализ крови или исследование, выполняемое методом ПЦР. Комплексное обследование ребенка проводится в том случае, если пациент относится к группе риска внутриутробного заражения токсоплазмозом.
Диагностику токсоплазмоза у ребенка возможно провести еще в период его внутриутробного развития.
Такая диагностика включает проведение общего и биохимического анализа крови, компьютерную томограмму головного мозга, нейросонографию, рентген легких, офтальмоскопию и спинномозговую пункцию, УЗИ внутренних органов, а также требует осмотра узких специалистов — офтальмолога, невролога, кардиолога, психиатра.
Все эти исследования позволяют своевременно выявить симптомы токсоплазмоза врожденной формы и провести лечение сопутствующих заболеваний на ранней стадии.
Токсоплазмоз имеет схожую симптоматику с рядом заболеваний:
- лимфогранулематозом;
- туберкулезом;
- инфекционным мононуклеозом;
- проблемами со зрением;
- заболеваниями мозга.
Во время диагностики в обследование включено:
- ОАК – общий анализ крови;
- если в общем анализе повышены лейкоциты и белки, то назначают пункцию спинного мозга;
- рентген головы;
- пробы;
- УЗИ при подозрениях на поражения внутренних органов.
Всегда назначают анализ крови на серологические реакции. Данное исследование проводят с временным промежутком в 14–21 день. Это необходимо, чтобы выявить нарастание титров.
Через 14 дней после инфицирования в крови пациента начинает вырабатываться иммуноглобулин М. Титры будут нарастать, а к 10 недели снижаться. Если выявлено подобное, то это означает наличие в организме острого токсоплазмоза.
Лечением токсоплазмоза занимаются несколько врачей, все зависит от формы. Если обостряется хроническая форма, то необходимо обращаться к инфекционисту. Врожденную, вне зависимости от обострения, лечит педиатр. При негативном влиянии на органы зрения следует обращаться к офтальмологу.
Основными для лечения препаратами являются паразитоцидные. Хлородин совместно с Сульфадимезином действуют на возбудителя токсоплазмоза.
Могут быть назначены:
- аминохинолины;
- сульфаниламиды;
- Метронидазол;
- тетрациклиновые антибиотики.
При лечении хронического токсоплазмоза хорошо помогает комплекс препаратов:
Дополнительно назначаются иммуномодуляторы. Дозировку и курс приема назначит врач. Самостоятельно принимать препараты нельзя. Хронический токсоплазмоз у беременных в лечении не нуждается.
Если болезнь затрагивает глаза и головной мозг, то назначаются глюкокортикоиды, например:
Лечение токсоплазмоза напрямую зависит от иммунной системы пациента. Оно может длиться несколько недель, а может растянутся и на год.
При постановке на учет все женщины в обязательном порядке проходят обследование. Если результаты положительные с низким количеством титров, то значит, что женщина уже сталкивалась с инфекцией.
Но лечение ей не нужно, потому что сформировался иммунный ответ. Если пробы отрицательные, то анализ повторяют еще 2 раза.
При положительной реакции с высоким количеством титров со второго триместра требуется лечение. При заражении в 1 триместре обычно направляют на прерывание беременности.
Лечение болезни назначается врачом-инфекционистом или терапевтом и проводится под их контролем. Во время лечения строго контролируются показатели кроветворной функции организма, печеночные пробы и показатели работы почек.
Набор средств против токсоплазм обычно включает в себя гормональную терапию (глюкокортикоиды), снятие аллергических проявлений с помощью антигистаминных препаратов. Также используются стимуляторы кроветворной функции организма, успокоительные лекарства и витаминные комплексы.
Дети, перенесшие токсоплазмоз в острой форме, а также те, кто имеет заболевание в хронической форме, регулярно осматриваются невропатологом, окулистом и инфекционистом на предмет реинфекции и проявления осложнений.
В связи с особенностью развития врождённого токсоплазмоза принять полноценные профилактические меры и при этом дать стопроцентную гарантию сохранности здоровья довольно сложно.
Предупредительные мероприятия по врождённому токсоплазмозу чаще всего заключаются в следующем:
- Знать и соблюдать правила личной и санитарной гигиены.
- Исключить общение с неизвестными или бродячими животными.
- Сократить контакты с домашними питомцами.
- Не употреблять в пищу сырые мясные продукты.
- Применять хорошую термическую обработку при приготовлении блюд.
- Покупать мясные продукты только у проверенных поставщиков.
- Использовать средства дезинфекции при обработке поверхностей.
Кроме того, до начала беременности необходимо пройти обследование и убедиться в наличии иммунитета к токсоплазме. Если он отсутствует, нужно усилить меры безопасность при вынашивании ребенка.
Частые вопросы
Какие признаки указывают на возможное наличие врожденного токсоплазмоза у детей?
Врожденный токсоплазмоз у детей может проявляться различными симптомами, такими как увеличение печени и селезенки, желтуха, задержка в развитии, нарушения зрения, поражение центральной нервной системы.
Каковы рекомендации по лечению врожденного токсоплазмоза у детей?
Лечение врожденного токсоплазмоза у детей включает применение противопаразитарных препаратов, таких как сульфадиазин и пираметамин, под контролем врача. Также важно проводить регулярное наблюдение и лечение возможных осложнений.
Какие могут быть последствия врожденного токсоплазмоза у детей?
Последствия врожденного токсоплазмоза у детей могут быть разнообразными, включая нарушения зрения, задержку в психомоторном развитии, поражение центральной нервной системы, а также другие хронические проблемы, поэтому важно своевременное выявление и лечение этого заболевания.
Полезные советы
СОВЕТ №1
Признаки врожденного токсоплазмоза у детей могут быть разнообразными, поэтому важно обратить внимание на изменения в поведении ребенка, его развитии и общем состоянии здоровья. При подозрении на заболевание следует обратиться к врачу для проведения диагностики.
СОВЕТ №2
Лечение врожденного токсоплазмоза у детей требует комплексного подхода, включающего медикаментозную терапию, физиотерапию и реабилитационные мероприятия. Важно следовать рекомендациям врача и не пропускать приемы прописанных препаратов.
СОВЕТ №3
Последствия врожденного токсоплазмоза могут быть серьезными, поэтому родителям необходимо быть внимательными к состоянию здоровья ребенка на протяжении всего его развития. Регулярные консультации с врачом и выполнение рекомендаций специалистов помогут своевременно выявить и минимизировать возможные осложнения.